ПЕРЕЛОМОВЫВИХИ ШЕЙНЫХ ПОЗВОНКОВ. В преобладающем большинстве
случаев механизм переломовывихов шейных позвонков носит сгибательный характер.
Повреждения эти тяжелые и часто сопровождаются осложнениями - от небольших
двигательных и чувствительных расстройств до полного паралича и потери
чувствительности ниже уровня повреждения. В последнем случае многие больные
через несколько дней после травмы умирают от нарушения дыхания, отека
легких и других осложнений. Смерть может наступить сразу после травмы
либо внезапно в ближайшие часы или дни. При переломовывихах шейных позвонков
часто наблюдаются одновременное повреждение и раздробление одного или
нескольких позвонков, переломы суставных и остистых отростков, а также
дужек. Вывихи могут быть одно- и двусторонние. Повреждения преимущественно
наблюдаются на уровне С4-С5 и С5-C6. Паралич может быть результатом кровоизлияния
в мозг или повреждения мозга сместившимися позвонками или их осколками.
Рентгеновские снимки дают возможность судить о характере повреждения и
смещений позвонков. Обследование таких больных невропатологом крайне необходимо.
Лечение.
Тяжелые переломовывихи шейных позвонков следует лечить скелетным вытяжением
за череп. Вначале подвешивают груз в 7-8 кг и каждые 6 ч делают контрольные
рентгенограммы. По мере необходимости груз постепенно, по 1-2 кг, увеличивают
до 10-12 кг. В некоторых случаях при строгом наблюдении допустимо увеличивать
груз до 20 кг. Во время репозиции вытяжением необходим контроль невропатолога.
Обычно к концу 1-2-х суток наступает вправление отломков. Если это показывает
рентгенограмма, направление вытяжения постепенно меняют. Для этого следует
постепенно опускать блок, чтобы достичь полного разгибания шеи. Груз также
уменьшают до 4 кг. Вытяжение продолжают в таком положении 6-10 нед. Не
снимая вытяжения, больному в горизонтальном положении осторожно накладывают
корсет на голову, шею, грудь с упором в оба крыла подвздошной кости. Шею
фиксируют в положении полного разгибания. Тяжелобольным корсет накладывают
в виде передней и задней кроваток, которые затем соединяют круговыми гипсовыми
бинтами. Вытяжение снимают лишь после наложения кроватки. Гипсовый корсет
накладывают на 3-6 мес; после снятия корсета накладывают ошейник из ватно-марлевой
подушки еще на 2-3 нед. В течение всего этого периода проводят лечебную
гимнастику. Если вправление скелетным вытяжением не удалось, показано
оперативное лечение.
Передний вывих атланта без перелома зубовидного отростка
Это тяжелое повреждение может вызвать сдавление спинного мозга. Наблюдаются
различные степени двигательных и чувствительных нарушений - от полного
паралича до минимальных неврологических отклонений. На рентгенограмме
в боковой проекции виден смещенный кпереди атлант. Нередко сразу после
травмы наступает смерть.
Лечение.
Вправление осуществляется при помощи скелетного вытяжения. Начальный груз
7 кг. Каждые 6 ч делают рентгенограмму. Если вправление не наступило,
груз увеличивают на 3 кг. После того как вправление произошло, высоту
подушки, лежащей под головой, уменьшают с тем, чтобы шея приняла положение
разгибания. Груз уменьшают до 3-4 кг. Спустя 2-3 нед осторожно накладывают
гипсовый корсет, фиксирующий голову в положении разгибания, после чего
снимают вытяжение. Корсет снимают через 3 ,мес.
Перелом зубовидного отростка без смещения
На переднезадней рентгенограмме, а также на рентгенограмме в боковой проекции
хорошо видна линия излома зубовидного отростка II шейного позвонка (эпистрофея).
Лечение.
Накладывают гипсовый корсет, фиксирующий голову, шею, грудь с упором в
подвздошные кости. Голову фиксируют в нейтральном положении. Корсет снимают
через 3 мес. Я. Л. Цивьян и И. М. Иргер разработали операции окципитоспондилодеза
при переломах и переломовывихах зубовидного отростка II шейного позвонка.
Переломовывих атланта и зубовидного отростка
Сломанные зубовидный отросток и атлант могут сместиться назад (при разгибательных
переломах) и вперед (при сгибательных переломах). Повреждение иногда вызывает
мгновенную смерть, паралич или различную степень нарушения движений и
чувствительности ниже уровня сдавления мозга. Иногда неврологические симптомы
отсутствуют. Характер смещения атланта и зубовидного отростка устанавливают
на основании рентгенограмм.
Лечение.
При смещении назад и вперед сразу прибегают к скелетному вытяжению за
голову. В обоих случаях оно производится в направлении вверх по оси смещения.
Вначале применяют груз около 7 кг. Через 6 ч делают контрольную рентгенограмму.
Если вправление не наступило, груз увеличивают на 3 кг и через 6 ч делают
повторное рентгенологическое исследование. После того как произошло достаточное
растяжение, при переломах со смещением назад (разгибательный перелом)
под голову подкладывают толстую подушку и перемещают блок, через который
проходит вытяжение кверху. Таким образом, вытяжение теперь происходит
в направлении кверху и возникает постепенное сгибание шеи. При переломах
со смещением атланта и зубовидного отростка кпереди (сгибательный перелом)
подушку кладут под плечи, а не под голову, блок для вытяжения перемещают
вниз - происходит разгибание шеи. По истечении 6 нед накладывают гипсовый
корсет, фиксирующий шею и голову при разгибательном переломе в положении
сгибания, а при сгибательном - в положении разгибания. Гипсовый корсет
снимают через 2 мес и накладывают ватно-марлевый ошейник или специальные
ошейники на 2-3 мес. Если вправление при помощи скелетного вытяжения не
удалось, показано оперативное лечение.
изолированные переломы остистых отростков шейных позвонков
Эти повреждения встречаются сравнительно не часто. В преобладающем большинстве
случаев перелом носит характер отрывного. Прямая травма как причина перелома
наблюдается редко. Чаще бывает перелом одного остистого отростка, хотя
возможны одновременные переломы нескольких отростков. Нередко при этом
наблюдается также перелом остистого отростка I грудного позвонка.
Симптомы и распознавание.
Больные жалуются на боли при поворачивании головы. Во время пальпации
болезненность локализуется в области поврежденного остистого отростка.
При обследовании необходимо исключить нарушения со стороны нервной системы.
На рентгенограмме в боковой проекции легко распознается перелом верхушки
остистого отростка. Сколько-нибудь значительных смещений не наблюдается.
Лечение.
Накладывают ватно-марлевый ошейник на 3-4 нед. При болях в место перелома
можно ввести 5 мл 1 % раствора новокаина.
Переломы тел грудных и поясничных позвонков
Переломы тела позвонка наиболее часто возникают в месте соединения подвижной
части позвоночника с относительно менее подвижной частью - в области соединения
грудного отдела с поясничным. Большинство переломов происходит во время
чрезмерного и насильственного сгибания позвоночника. Переломы во время
разгибания встречаются крайне редко.
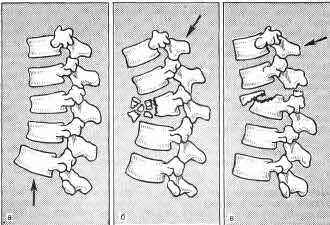
В зависимости от направления сгибающей силы наблюдаются три типа переломов
(рис. 25).
Наиболее часто встречается клиновидное сдавление тела одного ил более
позвонков - так называемый компрессионный перелом тела позвонка. Этот
перелом возникает при падении с высоты на ноги или ягодицы, причем позвочник
пострадавшего оказывается в положении некоторого сгибания; при этом происходит
вдавление позвонков по вертикали. Перелом тела позвонка возникает также
в тех случаях, когда на спину наклонившегося вперед человека падает тяжесть
пострадавший резко сгибается под этой тяжестью, в результате чего наступает
раздробление переднего отдела клиновидно сплющенного позвонка.
При сгибании позвоночника, сопровождающемся сильным толчком вперед, происходит
перелом тела позвонка со смещением верхнего отдела позвоночника кпереди
- переломовывих тела позвонка.
Компрессионный перелом тела позвонка.
Чаще всего наблюдается сжатие одного позвонка. Однако в ряде случаев отмечается
небольшое сдавление одного или двух позвонков, расположенных выше и ниже
наиболее деформированного позвонка. При падении с высоты на ноги у некоторых
пострадавших переломы пяточных костей нередко сочетаются с переломом нижних
грудных и верхних поясничных позвонков, а при падении на ягодицы перелом
таза сочетается с переломом позвонков. О такой возможности нужно помнить
при исследовании больных.
Межпозвонковые диски, суставные отростки и дужки, как правило, при таких
переломах не повреждаются; межсуставные сочленения растягиваются, но суставные
отростки не смещаются. Различают три вида компрессионных переломов:
1) небольшая компрессия и отрывы небольшого костного фрагмента с передневерхнего
края тела позвонка;
2) умеренная переднебоковая компрессия;
3) значительная компрессия.
Раздробленный перелом тела позвонка. При резком сгибании передний край
вышележащего позвонка вклинивается в тело нижележащего. В некоторых случаях
вклинивается передний край не только вышележащего, но и нижележащего позвонка.
Образовавшийся передний краевой отломок раздробленного позвонка выталкивается
кпереди, межпозвонковые диски разрушаются, возникает повреждение двух
межсуставных поверхностей. При раздробленных переломах задняя часть тела
позвонка может сместиться кзади и вызвать повреждение спинного мозга.
Переломовывихи.
Такие переломы встречаются в шейном и грудопоясничном отделах позвоночника.
Верхний отдел позвоночника смещается кпереди. Вывих в большинстве случаев
возникает при переломе дужек и суставных отростков или сдвиге межсуставных
поверхностей. Спинной мозг и нервные корешки повреждаются от ушиба, сдавления
и разрыва. При некоторых переломовывихах происходит смещение не только
кпереди, но и в сторону

Рис. 25. Три типа сгибательного перелома тел позвонков. клиновидный перелом,
вызванный вертикальным сдавлением; б - раздробленный перелом, вызванный
резким сгибанием; в - переломовывих, вызванный сгибанием со смещением
вперед по горизонтальной плоскости. . Симптомы и распознавание.
Для распознавания переломов грудных и поясничных позвонков большое значение
имеет тщательно собранный анамнез. Обычно пострадавшие жалуются на боль
в области поврежденного позвонка, особенно при поворачивании и сгибании
вперед и в сторону, но в ряде случаев не предъявляют никаких жалоб. Часто
отмечается выстояние одного остистого отростка: иногда оно обнаруживается
лишь при ощупывании пальцем всей линии остистых отростков. Под выбухающим
остистым отростком имеется западение, промежуток между ним и остистым
отростком поврежденного позвонка расширен.
Выстоящий остистый отросток соответствует позвонку, расположенному над
поврежденным. Ограниченный кифоз выражен тем больше, чем значительнее
клиновидное сдавление позвонка, кифоз также сильнее выражен при переломах
двух позвонков, чем одного.
Благодаря естественному лордозу в поясничном отделе кифоз бывает менее
выражен, чем в грудном. Движения туловища из-за болей ограничены. Мышцы
спины напряжены. Ощупывание остистых отростков выявляет болезненность
вышестоящего отростка. Нагрузка и толчок вдоль позвоночника вызывают боль
в области поврежденного позвонка. Боли иногда носят опоясывающий или иррадиирующий
характер, что связано со сдавлением нервных корешков. При поколачивании
пальцем отмечается боль в области остистого отростка поврежденного позвонка.
Если одной рукой слегка надавить на грудину, а другой сгибать голову больного,
появляются боли соответственно остистому отростку поврежденного позвонка.
При повреждении спинного мозга отмечаются потеря чувствительности, парезы
и параличи ниже уровня повреждения, нарушаются мочеиспускание и дефекация.
Картина паралитической непроходимости кишечника с рвотой, вздутием живота,
неотхождением газов и отсутствием стула нередко отмечается при переломах
и без повреждения спинного мозга в течение первых дней после травмы. Иногда
повреждение позвоночника сопровождается шоком.
Рентгенологическое исследование, особенно рентгенограмма в боковой проекции,
имеет решающее значение для распознавания перелома. Даже незначительное
на первый взгляд клиновидное изменение тела позвонка следует рассматривать
как признак перелома, так как недооценка этого обстоятельства может привести
к неправильному лечению, постепенному рассасыванию кости, прогрессированию
сдавления позвонка и большой деформации. Если рентгенограмма недостаточно
показательна, нужно сделать снимок в положении сгибания позвоночника кпереди,
а также повторить исследование 2-3 раза с 2-недельными промежутками.
Лечение компрессионных переломов нижних грудных и поясничных позвонков
без повреждения спинного мозга
Лечение переломов с небольшой и умеренной передней компрессией.
Передние компрессионные переломы с уменьшением высоты тела позвонка до
0,5 нормальной и отрывы небольшого, обычно треугольной формы, отломка
от его передневерхнего края составляют несколько больше половины всех
переломов позвоночника. Обычно при этих переломах отсутствуют другие повреждения
позвонков, межпозвонковых дисков и не наблюдается двигательных и чувствительных
расстройств. Больной должен лежать на кровати с матрацем, положенным на
щит, с вытяжением при помощи лямок за подмышечную область в течение 8
нед. Под поясницу подкладывают небольшой валик, головной конец, кровати
поднимают. С первых дней проводят лечебную гимнастику. Через 10 дней назначают
тепло и легкий массаж спины, через 15-20 дней - гиперэкстензионные упражнения
с целью укрепления мышц спины. Интенсивность упражнений увеличивают по
мере того, как неудобства и боль уменьшаются. На 6-й неделе выполняется
полный комплекс упражнений. В некоторых случаях при более значительной,,
но все же умеренной компрессии нижних грудных и поясничных позвонков накладывают
съемный облегченный корсет. Ходить разрешается на 8-й неделе. Трудоспособность
восстанавливается через 4-5 мес.
Лечение переломов с переднебоковой компрессией. Переломы тела позвонков
с переднебоковой клиновидной компрессией представляют собой более тяжелую
форму повреждений. Нередко они сопровождаются переломами поперечных отростков
на выпуклой стороне позвоночника и более обширным повреждением окружающих
мягких тканей. Нередко повреждаются межпозвонковые диски на вогнутой стороне.
Иногда наблюдается сдавление нервных корешков.
Лечение этих переломов в течение первых месяцев такое же, как переломов
с передней компрессией. Лечебная гимнастика, помимо обычных движений,
должна включать боковые корригирующие движения в сторону, противоположную
боковому сдавлению позвонка. Через 1-2 мес должен быть наложен гипсовый
корсет с учетом корригирующего фактора. Корсет снимают через 3-4 мес.
Однако нередко остаются боли из-за повреждения дисков и суставных отростков.
При упорных болях возникает необходимость оперативного вмешательства с
целью фиксации позвоночника на уровне повреждения. У ряда больных при
переднебоковых компрессионных переломах мы с успехом проводили первичную
или более позднюю фиксацию с помощью металлических фиксаторов или костного
трансплантата.
Лечение переломов со значительной передней компрессией. Вопрос о репозиции
компрессионных переломов позвоночника в отечественной литературе подробно
осветил Б. А. Петров (1933). Некоторые хирурги отрицательно относятся
к методу вправления, считая, что форсированное расклинение перелома позвоночника
в том виде, как это предлагают A. Davis, L. Bohler (1930) и др., небезопасно.
По методу этих авторов расправление перелома позвоночника следует производить
переразгибанием. Термин "переразгибание" применяется условно, так как
в действительности разгибание происходит в естественных пределах его ограничивают
крепкие связки, лежащие на передней поверхности тел позвонков, а в некоторых
отделах позвоночника прикрепляющиеся к нему мышцы.
Форсированное расправление производится под местным обезболиванием. Больного
кладут на бок и определяют остистый отросток поврежденного позвонка, руководствуясь
ощущением болезненности и данными рентгенограммы. При переломах поясничных
позвонков отступают от остистого отростка на 6 см от срединной линии в
ту сторону, на которой лежит больной, и делают метку. Эту область смазывают
йодом. В намеченную точку вкалывают иглу и обезболивают кожу. Иглу вводят
снизу вверх под углом 35°, по направлению к срединной линии. По пути в
мягкие ткани вводят 5 мл 1 % раствора новокаина. На глубине 5-в см игла
обычно упирается в поперечный отросток. Обойдя по его верхнему краю, иглу
вводят еще глубже к срединной линии; на глубине 8-12 см игла упирается
в боковую поверхность поврежденного позвонка. Тогда вводят 5 мл 1 % раствора
новокаина через иглу будет по капле вытекать жидкость, окрашенная кровью.
Если вытекает светлая жидкость, иглу вынимают и вводят на один позвонок
выше или ниже этого места. Для того чтобы обезболить место перелома тела
грудного позвонка, иглу вводят таким же путем на уровне вышележащего остистого
отростка. Это объясняется тем, что остистые отростки грудных позвонков
имеют направление сверху вниз и, следовательно, верхушки их расположены
ниже, чем тела. В место перелома можно вводить не больше 10 мл 1% (!)
раствора новокаина, так как обезболивающее вещество может попасть через
ликвор или поврежденные твердую и паутинную мозговые оболочки в субарахноидальное
пространство и вызвать нежелательные побочные явления.
При переломах позвоночника нельзя пользоваться раствором новокаина большей
концентрации, чем 1%, и притом в количестве не больше 10 мл.
После обезболивания L. Bohler (1930) производит одномоментное форсированное
разгибание позвоночника между двумя столами, больной провисает между ними.
В таком положении накладывают гипсовый корсет на срок до 3-4 мес. Опыт
показывает, что расправленный позвонок восстанавливается. Форма корсета
с полным закрытием спины в том виде, как это предлагает L. Bohler, несколько
ограничивает движения и не позволяет укреплять и развивать разгибательные
мышцы спины с помощью лечебной гимнастики. Современное лечение переломов
позвоночника должно преследовать, одновременно две задачи: анатомическое
восстановление позвонка и укрепление мышц спины с помощью лечебной гимнастики.
Расправление сжатого позвонка и вправление отломков мы в отличие от L.
Bohler и других авторов производим не форсированно, а постепенно (этапно).
При компрессионных переломах нижних грудных и верхних поясничных позвонков
больного кладут на кровать с деревянным гладким щитом и матрацем.
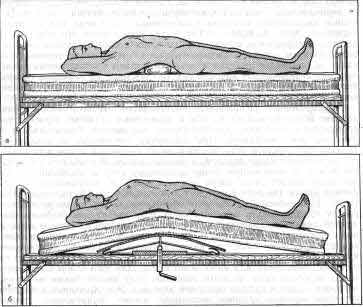
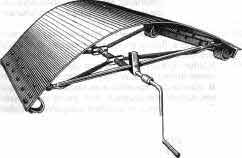
Рис. 26. Положение больного при постепенном расклинении компрессионного
перелома поясничных и нижнегрудных позвонков по Каплану. а - на валике;
б - на кровати с дугообразно изгибающимся щитом на винтовом подъемнике;
в - подъемник Каплана - Гаевского - Антонова. Сразу при поступлении в
стационар больному подкладывают под поясницу небольшой плотный валик.
На следующий день его заменяют валиком средней толщины, через 1 - 2 дня
вместо этого валика кладут большой - шириной 12-20 см и высотой 7-10 см
(рис. 26, а). Так постепенно происходит расправление компрессионного перелома
путем этапного переразгибания позвоночника. Больные постепенно привыкают
к такому положению. Этот способ в большинстве случаев не вызывает тягостно
переносимого пареза кишечника, который нередко наблюдается после форсированного
переразгибания позвоночника с наложением гипсового корсета. Этапная реклинация
компрессионного перелома позвонка может также осуществляться на специальных
кроватях с дугообразно изгибающимися рамками, на винтовых подъемниках
(рис. 26,б,в).
При паралитической непроходимости кишок облегчение приносят повторное
промывание желудка, сифонные и гипертонические клизмы, подкожное введение
1 мл питуитрина или 1 мл 0,1% раствора эзерина. Подкожно и внутривенно
вводят изотонический раствор хлорида натрия и 5% раствор глюкозы, в зависимости
от состояния больного до 2-4 л в сутки. Внутривенно вливают гипертонический
раствор хлорида натрия. Если парез кишечника развивается после наложения
гипсового корсета, то в более тяжелых случаях его разрезают по передней
поверхности. Через несколько дней, когда явления паралитической непроходимости
проходят, корсет накладывают вновь. Если имеется боковое или переднезаднее
смещение, а также сплющивание или перелом не только переднего отдела тела
позвонка, но и других его частей, целесообразно, помимо реклинации на
валике, произвести вытяжение на наклонной плоскости. При переломах верхних
грудных позвонков вытяжение осуществляют за голову с помощью глиссоновой
петли, при переломах средних и нижних грудных, а также поясничных позвонков
- за лямки через подмышечную область. Головной конец кровати приподнимают.
В таком положении больной остается 10-15 дней. В этот период назначают
лечебную гимнастику - активные движения руками и ногами в сочетании с
дыхательной гимнастикой и массажем.
Расправление позвонка и вправление отломков следует контролировать клинически
и рентгенологически. Исследование производят, не изменяя положения больного.
После этапного расправления позвонка на 8-15-й день накладывают гипсовый
корсет. За 30 мин до его наложения больному вводят под кожу 1-1,5 мл 1%
раствора промедола. Перевозить больного в перевязочную следует на жесткой
каталке с валиком, подложенным под поясницу. Перед наложением корсета
нет необходимости в местном обезболивании перелома, так как расправление
позвонка уже осуществилось на валике в тот период, когда больной лежал
в постели. В последние годы гипсовый или съемный корсет кожано-металлический
или другой конструкции, в зависимости от степени компрессии тела позвонка,
мы накладываем через 6-8 нед после травмы. Такая тактика в значительной
мере предупреждает возможность оседания позвонка после того, как больной
начинает ходить в корсете.
При переломовывихах нижних грудных и поясничных позвонков мы с успехом
производили вправление посредством скелетного вытяжения за мыщелки бедра
или бугристость большеберцовой кости с обеих сторон ноги при этом укладывали
на шины. В некоторых случаях осуществлялось вытяжение за надложечную область
или пяточную кость: ноги при этом оставались в выпрямленном положении.
На каждую конечность применяли груз по 8-12 кг; ножной конец кровати приподнимали.
После вправления вывиха при наличии компрессии позвонка дополнительно
производили этапную реклинацию и затем накладывали гипсовый или съемный
корсет (рис. 27).
Техника наложения корсета.
Больного подвешивают за поясницу и сразу же приступают к накладыванию
корсета, тщательно его моделируя. Гипсовый корсет имеет три главные точки
опоры: верхний край рукоятки грудины, лобок и поясницу, которые удерживают
позвоночник в положении переразгибания. Сзади спина свободна, это позволяет
с первых дней проводить лечебную гимнастику для укрепления мышечного аппарата,
особенно разгибателей и длинных мышц спины. Восстановление высоты позвонка
возможно только после достаточного переразгибания позвоночника.
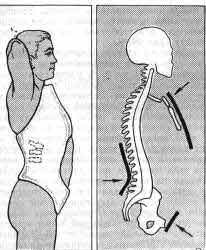
Рис. 27. Гипсовый корсет при компрессионном переломе позвоночника.
После вправления важно сделать для контроля рентгеновский снимок в боковой
проекции. Вертикальные размеры позвонка спереди и сзади должны быть одинаковыми,
а межпозвонковые пространства - полностью открытыми. Если вправление не
достигнуто, надо снять гипсовый корсет, еще раз произвести вправление
и затем снова изложить корсет.
Через 4 нед опять делают контрольную рентгенограмму в боковой проекции
в гипсовом корсете. Если на снимке обнаруживается тенденция к сдавлению
тела позвонка или корсет стал свободным, необходимо наложить новую гипсовую
повязку в положении максимального разгибания. В период иммобилизации для
укрепления мышц спины проводят лечебную гимнастику. Через месяц с момента
перелома больные, не снимая корсета, начинают ходить. Гипсовый корсет
при небольших смещениях снимают через 2- 3 мес, а при. больших -через
4 мес. Сращение компрессионного перелома тела позвонка, которое, как известно,
не имеет надкостницы, происходит по эндостальному типу с восстановлением
структуры кости; наружная мозоль не обнаруживается. Раннее снятие гипсовой
повязки может повести к оседанию еще неокрепшего позвонка. Трудоспособность
лиц, не занимающихся тяжелым физическим трудом, восстанавливается через
4-6 мес. Лица, работа которых связана с тяжелой физической нагрузкой,
после окончания лечения должны в течение года заниматься более легким
прудом.
Лечение раздробленных переломов нижних грудных и поясничных позвонков
Раздробленный перелом тела позвонка сопровождается разрывами межпозвонковых
сочленений, сдавленней корешков, а в некоторых случаях и спинного мозга.
Все это обусловливает постоянные боли даже после полного вправления перелома.
Смещенные отломки при раздробленном переломе хорошо вправляются таким
же способом (переразгибание), как и при компрессионных переломах, и удерживаются
в гипсовом корсете. Такой перелом срастается не раньше чем через 6 мес.
После снятия гипсового корсета часто появляются боли, съемный корсет приходится
накладывать снова иногда на 9-12 мес. Постоянные боли, ощущение неудобства
и слабости, которые бывают при раздробленных переломах с повреждением
межпозвонковых дисков, вызывающих в дальнейшем дегенеративные изменения
в межпозвонковых и межсуставных сочленениях, совершенно проходят лишь
после полного межпозвонкового анкилоза поврежденного позвонка с выше-
и нижележащими позвонками. Процесс анкилозирования продолжается несколько
лет. Поэтому в ряде случаев, особенно при тяжелых раздробленных переломах,
целесообразно оперативным путем достигнуть раннего анкилозирования соответствующих
позвонков.
Оперативная фиксация позвоночника при переломах тел нижнегрудных и поясничных
позвонков без повреждений спинного мозга
Показания к операции имеются при переломах со значительной клиновидной
компрессией, при раздробленных переломах тела позвонка, при переднебоковых
компрессиях, при переломах с сопутствующим повреждением межпозвонковых
дисков, а также при переломах дужек со смещением. Операция показана как
в ранние, так и в более поздние сроки, когда остаются боли. Для этого
надо соединить не менее трех позвонков: поврежденные 1-2 вышележащих и
1 - 2 нижележащих.
Непосредственно перед операцией необходимо установить локализацию остистого
отростка поврежденного позвонка. С этой целью в него для ориентира вводят
небольшой металлический гвоздик или иглу и делают рентгеновский снимок
в боковой проекции. Оставленная игла позволяет во время операции при сопоставлении
с рентгенограммой легко установить положение остистого отростка поврежденного
позвонка, фиксация позвоночника производится под местным или общим-обезболиванием.
Остистые отростки и дужки соответствующих трех позвонков обнажают по срединной
линии и отделяют надкостницу.
Фиксация при помощи металлических пластинок.
Специальным шилом, острие которого расположено под прямым углом к рукоятке,
просверливают остистые отростки позвонков, подлежащих фиксации. По обеим
сторонам остистых отростков укладывают металлические пластинки (рис. 28).
Через пластинки и остистые отростки пропускают болты, которые завинчивают
гайками. Рану послойно зашивают. Никакой дополнительной гипсовой повязки
не требуется. Больные начинают ходить через 2-3 нед. Заниматься лечебной
гимнастикой следует с первых дней после операции. Пластинки удаляют не
ранее чем через год. Результаты операции вполне удовлетворительны; боли
исчезают и больные возвращаются к своей работе. Некоторые больные начали
работать через 1/2-2 мес после операции.
Другие виды фиксации. Я. Л. Цивьян (1965) осуществляет фиксацию поврежденного
позвоночника при помощи фиксатора-"стяжки" за остистые отростки (рис.
29). Для этой цели Г. С. Юмашев и Л. Л. Силин ,(1965) пользуются лавсановыми
лентами. J. Havlin (1961), P. Novak (1963), V. Wilkins (1965) и др. применяют
проволоку и винты при задней фиксации.
Я. Л. Цивьян (1971) при компрессионных переломах с повреждением межпозвонкового
диска, которые он назвал "проникающими", а также при оскольчатых переломах
тел позвонков рекомендует передний частичный спондилодез (рис. 30).
Фиксация при помощи костных трансплантатов. Желобоватым долотом снимают
кортикальный слой кости с дужек и боковых поверхностей остистых отростков.
Образовавшуюся костную стружку не удаляют. На дужки укладывают костные
трансплантаты, которые берут из гребешка подвздошной кости или из большеберцовой
кости. Щели заполняют губчатой костной стружкой. Для этой же цели можно
использовать костные гомотраншлантаты. После операции накладывают гипсовый
корсет на 4-6 мес. Затем назначают ношение ортопедического корсета до
1 года.
При значительных компрессиях грудных и поясничных позвонков Я- Л. Цивьян
(1971) применяет частичное замещение тела позвонков.
Переломы верхних и средних грудных позвонков
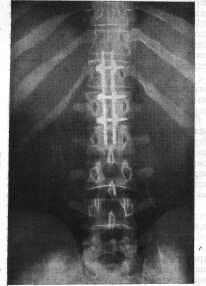
Рис. 28. Фиксация переломовывиха II поясничного позвонка со значительной
компрессией при помощи двух металлических пластин по обеим сторонам остистых
отростков. - Переломы верхних средних грудных позвонков в большинстве
случаев сопровождаются небольшой или умеренной компрессией. Значительной
компрессии, как правило, не наблюдается. Переломы в этом отделе позвоночника
практически нельзя реклинировать. Клиновидная деформация позвонка здесь
вследствие малоподвижности верхних и средних грудных позвонков редко вызывает
сильные боли.
Лечение. Такое же, как описано выше при переломах с небольшой и умеренной
компрессией.
Переломы дужек позвонков
Перелом дужки без смещения и со смещением происходит в результате переразгибания
и ротационно-сгибательного механизма. Всегда необходимо не только рентгенологическое
исследование, но и неврологическое. Опасность сдвига при таких переломах
велика и может оказаться катастрофической в смысле возможности повреждения
спинного мозга.
Лечение. При переломах без смещения накладывают гипсовый корсет в вертикальном
положении больного. Вытяжение в момент наложения корсета осуществляют
за голову. Фиксация должна производиться в нейтральном положении (никакого
сгибания или разгибания) Первые 6 нед больной должен быть в корсете и
соблюдать постельный режим. Корсет снимают через 3-4 мес.
При переломах дужек смещение происходит кпереди, ввиду неустойчивости
этих переломов показана первичная фиксация позвонков.
Переломы позвоночника, не подлежащие вправлению переразгибанием
При некоторых (около 10%) переломах .позвоночника попытка вправления переразгибанием
может ухудшить состояние больного, вызвать сдавление спинного мозга и
параплегию. По W. Jones (I960),
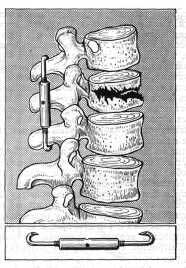
Рис. 29. Положение фиксатора-"стяжки" на остистых отростках по Цивь-яну (схема). -
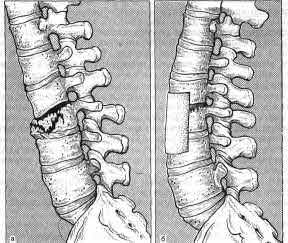
Рис. 30. Компрессионный оскольчатый перелом тела поясничного позвонка
(схема). а - до операции; б - после операции частичной резекции и частичного
замещения по Цивьяну к таким переломам относятся четыре вида повреждений
позвоночника:
1) переломовывих с замыканием суставных отростков;
2) раздробленный перелом с повреждением стенки позвоночного канала;
3) перелом тела или дужки позвонка, вызванный переразгибанием позвоночника;
4) травматический спондилолистез.
Переломовывихи с замыканием суставных отростков. Встречаются чаще, чем
другие переломы этой группы. Смещение в межпозвонковом сочленении может
явиться результатом перелома суставного отростка или вывиха в межсуставном
соединении отростков. Если имеется смещение (вывих) нижнего суставного
отростка верхнего позвонка не только кпереди, но и в бок по отношению
к верхнему суставному отростку нижнего позвонка, то один отросток заходит
за другой, т. е. происходит их замыкание. Вправить такой переломовывих
переразгибанием и вытяжением невозможно, попытка вправления недопустима,
так как может причинить дополнительную травму (от перерастяжения) спинного
мозга, конского хвоста и вызвать или усилить параплегию. Поэтому чрезвычайно
важно своевременно рентгенологически распознать переломовывих позвонка
с замыканием суставных отростков. Вправить такой переломовывих можно лишь
после устранения оперативным путем препятствия, обусловленного захождением
отростков.
Больного укладывают на живот. Обезболивание общее. Обнажают замкнутые
суставные отростки. Осторожно сгибают позвоночник, опуская оба конца операционного
стола, чтобы таким путем изогнуть спину больного. Под смещенный кпереди
суставной отросток подводят кюретку и делают осторожную попытку перевести
его кзади от верхнего суставного отростка нижележащего позвонка. В большинстве
случаев приходится резецировать у основания верхний суставной отросток
нижнего позвонка с той стороны, в которую произошло смещение остистого
отростка верхнего позвонка. Устранив препятствие, нижний суставной отросток
сместившегося позвонка перемещают кзади от основания резецированного отростка.
Одновременно постепенно выпрямляют и затем переразгибают согнутый в начале
операции позвоночник. Если для вправления пришлось сделать резекцию суставного
отростка целесообразно сразу произвести костную фиксацию позвонков так,
как это было описано выше. Затем накладывают корсет.
Раздробленный перелом с повреждением стенки позвоночного канала. Вышележащий
позвонок вдавливается в нижележащий, передняя часть тела позвонка смещается
кпереди. При очень сильном переразгибании возможно смещение верхнезаднего
отломка кзади в позвоночный канал и как следствие этого - повреждение
спинного мозга.
В подобных случаях необходимо наложить гипсовый корсет в положении легкого
разгибания (но не переразгибания) с дополнительным вытяжением глиссоновой
петлей за голову или посредством лямок, укрепленных под мышками. Корсет
накладывают на 4 мес.
Переломы тела или дужки позвонка, вызванные переразгибанием позвоночника.
Встречаются редко. Передняя половина тела позвонка разделяется на два
фрагмента: верхний, сместившийся кверху, и нижний, сместившийся книзу.
Задняя часть тела позвонка остается неповрежденной.
Одно- и двусторонние переломы суставных отростков иногда наблюдаются у
цирковых артистов и балерин, когда они во время выступления чрезмерно
переразгибают позвоночник до такой степени, что голова продвигается между
коленями кпереди.
Переломы, происходящие вследствие переразгибания, нельзя вправлять методом
переразгибания, так как это может только увеличить смещение. Больному
следует наложить гипсовый корсет в вертикальном положении.
Травматический спондилолистез. Соскальзывание вперед LV в области пояснично-крестцового
сочленения в результате перелома суставных отростков наблюдается крайне
редко. Повреждение крестцовых нервных корешков может вызвать седлообразную
анестезию в области промежности и ягодиц, паралич сфинктеров мочевого
пузыря и прямой кишки. Вправление переразгибанием невозможно и противопоказано.
Вправить спондилолистез удается скелетным вытяжением за бугристость обеих
большеберцовых костей на стандартных шинах, применяя большую тягу.
Ножной конец кровати следует высоко поднять. В дальнейшем иногда необходимо
оперативное соединение суставных отростков, дужек и остистых отростков
последних трех поясничных позвонков и крестца при помощи трансплантата,
взятого из большеберцовой кости. Watson-Jones предложил способ одномоментного
вытяжения для вправления спондилолистеза V поясничного позвонка (рис.
31)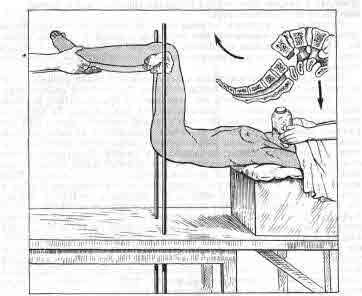 .
.
Больному дают наркоз, голову и плечи укладывают на конец стола, тазобедренные
суставы сгибают до прямого угла и производят вертикальное вытяжение таким
образом, что таз и нижние конечности подтягиваются кверху. Вертикальная
тяга смещает крестец кпереди, а масса тела тянет поясничный отдел кзади.
В этом положении делают контрольный рентгеновский снимок и накладывают
гипсовую повязку с фиксацией обоих тазобедренных суставов в положении
сгибания под прямым углом. В дальнейшем, если будут боли, показан задний
или передний спондилодез.
Лечение переломов позвоночника с повреждением спинного мозга
Нарушение функции спинного мозга при переломах позвоночника зависит от
ушиба, сотрясения, сдавления, кровоизлияния (надоболочечное, подоболочечное
и в вещество мозга), отека, частичного и полного разрыва спинного мозга,
а также от повреждения корешков. В первое время после травмы нередко трудно
определить, какой из этих причин обусловлены расстройства функции спинного
мозга. Чем выше локализация и значительнее повреждение спинного мозга,
тем неблагоприятнее прогноз. Переломы шейных позвонков с глубоким повреждением
спинного мозга, сопровождающиеся тетраплегией, часто приводят к смерти.
При полных разрывах спинного мозга функция его никогда не восстанавливается.
Расстройства функции, вызываемые сдавленней отломками кости, проходят,
если своевременно был вправлен перелом и удалены отломки. Явления, связанные
с ушибом, сотрясением, сдавлением и отеком спинного мозга, над- и подоболочечными
кровоизлияниями, обычно постепенно исчезают.
При переломах позвоночника с нарушением функции спинного мозга, помимо
задач, стоящих перед хирургом при лечении любого перелома позвоночника,
имеются две основные:
1) предотвратить дальнейшее смещение отломков и развитие других осложнений;
2) восстановить функции органов, нарушенные травмой спинного мозга.
При параличах очень быстро могут развиться пролежни в области крестца,
спины и пяток. Пролежни инфицируются, образуются флегмоны, затеки и развивается
сепсис, приводящий к смерти. Предупредить пролежни можно только тщательным
уходом, который имеет большое значение в первое время после травмы. Постель
и белье должны быть всегда сухими и без складок. Спину больного необходимо
2 раза в день протирать камфорным спиртом или уксусом и следить, чтобы
кожа всегда была чистая. Под крестец подкладывают надувной резиновый круг,
а под пятки - ватные "баранки".
Обслуживающий персонал должен знать, что таким больным нельзя класть грелки
к ногам, так как из-за потери чувствительности могут возникнуть тяжелые
ожоги. От ухода в значительной степени зависит исход травмы. Для предупреждения
пролежней весьма целесообразно пользоваться надувными матрацами и кроватями
с поворачивающимися щитами. Накладывая дополнительный передний щит, можно
без труда систематически переворачивать больного со спины на живот и обратно.
При повреждении спинного мозга нарушается мочеиспускание, наблюдаются
задержка мочи и тяжелые формы цистита, восходящего пиелита, пиелонефрита
и, наконец, уросепсис, который может привести к смерти. Необходимо не
менее 4 раз в сутки опорожнять мочевой пузырь катетером или осторожным
надавливанием на пузырь через брюшную стенку. Мочевой пузырь можно промывать
1-2 раза в сутки раствором ляписа (1:5000), лактата этакридина (1:1000)
и др. Периодически назначают фурадонин, антибиотики и др. Для предупреждения
и лечения восходящей мочевой инфекции лучше через несколько дней после
травмы наложить надлобковый свищ мочевого пузыря. В целесообразности этой
операции хирурги убедились на большом опыте лечения огнестрельных ранений
позвоночника и спинного мозга во время Великой Отечественной войны. Важно
наложить свищ рано, до развития инфекции (С. И. Банайтис, 1943; С. В.
Гольман, 1943; Я. Г. Рубинштейн, 1943; Н. Н. Овчинский, 1943; А. В. Каплан,
1943; А. Н. Бакулев, 1948; В. Н. Шамов, 1949).
В ряде случаев при повреждении спинного мозга производили на 1-2 пальца
выше симфиза пункцию переполненного мочевого пузыря толстым троакаром.
После удаления мандрена через канюлю троакара в мочевой пузырь вводят
резиновый катетер № 14 (лучше катетер Петцера). Затем канюлю троакара
удаляют, а катетер оставляют в мочевом пузыре и укрепляют на коже швом
и лейкопластырем. Конец катетера соединяют с длинной резиновой трубкой,
свободный конец которой опускают в бутылку (мочеприемник).
Для постоянного опорожнения и длительного промывания мочевого пузыря антисептическими
растворами применяется также система Монро (рис. 32). Антисептический
раствор по 6-10 капель в минуту через катетер, соединенный с резервуаром,
поступает в мочевой пузырь. После наполнения мочевого пузыря трубку резервуара
пережимают, а трубку, связанную через тройник с мочевым пузырем, опускают
до уровня пузыря и таким образом он опорожняется. Пузырь промывают 5-6
раз в сутки. В качестве антисептических и химиотерапевтических средств
могут применяться различные растворы: лактата этакридина (1:1000), фурацилина
(1:5000), антибиотиков и др. Вопрос о том, в какой мере этот метод споспособствует
выработке автоматизма мочеиспускания или тормозит ее, остается неразрешенным.
Способ этот не должен применяться при выраженных трофических изменениях
в уретре. При задержке мочеиспускания у больных с поражением спинного
мозга все эти методы отведения мочи обеспечивают лишь пассивный ее отток,
сохраняются условия для возникновения таких грозных осложнений, как восходящий
пиелонефрит, сепсис, уретральный свищ, цистит и т. д. Поэтому заслуживает
исключительного внимания метод А. А. Вишневского и А. В. Лившица (1965,
1973), обеспечивающий активный, произвольно управляемый акт мочеиспускания
с помощью электростимуляции мочевого пузыря.
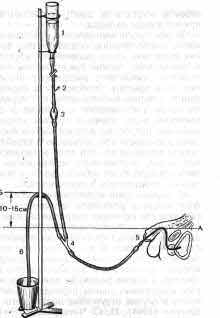
Рис. 32. Система Монро для постоянного опорожнения и длительного промывания
мочевого пузыря антисептическими растворами.
А - уровень мочевого пузыря; Б - уровень трубки сливного колена: 1-дезинфицирующий
раствор; 2 - инъекционная игла; 3 - капельница; 4 - тройник; 5 - катетер;
6 - сливное колено трубки.
Авторы подчеркивают, что среди множества форм нейрогенных расстройств
мочевого пузыря необходимо выделить такие, при которых электростимуляция
наиболее рациональна. Для этого требуется точная диагностика, основанная
на строгом анализе параметров уродинамики, правильной оценке состояния
нервнорефлекторного аппарата органов тазовой области. Исследуют проводимость
полового и тазового нервов с помощью теста "холодной воды", определяют
тонус ректального сфинктера, бульбокавер-нозный и анальный рефлексы. Для
оценки степени возбудимости мочевого пузыря при воздействии электрических
стимулов изучают сократительную реакцию детрузора на трансректальную электростимуляцию
и электрическое раздражение III-IV пары сакральных корешков. Если такая
ответная реакция отсутствует или выражена крайне незначительно, ее расценивают
как противопоказание к электростимуляции. К противопоказаниям относится
также наличие функционирующего надлобкового свища, острой фазы пиелонефрита
и органической формы арефлекторного мочевого пузыря (вторично сморщенный,
склерозированный мочевой пузырь).
Если этих противопоказаний нет, нейрогенные расстройства функций мочевого
пузыря отсутствуют, а объем остаточной мочи превышает 100 мл, показана
электростимуляция. Вначале она производится опосредованно, через прямую
кишку, а если она дает лишь преходящее, нестойкое улучшение мочеиспускания,
показана имплантация радиочастотного стимулирующего устройства (А. А.
Вишневский, А. В. Лившиц, 1973).
При повреждении спинного мозга наблюдаются также задержка стула, вздутие
кишечника. Опорожнять кишечник следует с помощью слабительных, очистительных
и высоких сифонных клизм. Если эти способы эффекта не дают, прибегают
к механической очистке ампулы прямой кишки пальцем.
В результате выключения брюшного пресса из акта дыхания, трудности откашливания,
общей атонии бронхи закупориваются слизью и как следствие этого развивается
массивный коллапс легких с исходом в пневмонию. Чтобы предупредить это
осложнение, проводят дыхательную гимнастику, заставляют больных откашливаться,
периодически дают вдыхать углекислоту и кислород. Вследствие нарушений
дыхания, которые наблюдаются при переломах шейных позвонков, а также из-за
постепенного скопления в дыхательном тракте продуктов секреции, если обычные
приемы воздействия, в том числе эндотрахеальная интубация длительностью
более 12 ч, неэффективны, необходимо произвести трахеостомию и перейти
на искусственную вентиляцию легких аппаратами. Это дает возможность проводить
туалет дыхательных путей, обеспечивает возможность борьбы с кислородным
голоданием, гиперкапнией и косвенно - с повышенным внутричерепным давлением,
ателектазом и пневмонией.
С первых дней нужно стремиться предупредить контрактуры, атрофию мышц
и развивать активные движения даже при минимальной сохранности активных
сокращений мышц и движений.
Большое значение для предупреждения контрактур и восстановления двигательных
функций имеет раннее применение лечебной гимнастики и массажа. В этом
отношении хороший эффект может дать введение холинергических веществ (прозерин,
простигмин, эзерин), действующих на синапсы и нервные клетки. На положительное
влияние этих средств, а также фенамина для стимуляции активных движений
во втором восстановительном периоде при огнестрельных ранениях спинного
мозга в случае отсутствия полного его перерыва указывали Н. И. Гращенков
(1944), Н. С. Четвериков (1944) и др. Введение прозерина и других веществ
этой группы также оказывает положительное действие на восстановление мочеиспускания
и функции кишечника. Для предупреждения контрактур стопы пользуются лонгетными
повязками, удерживающими стопу под прямым углом.
При переломе позвоночника с повреждением спинного мозга необходимо тщательное
клиническое наблюдение. Рентгенологическое исследование обязательно для
точного распознавания уровня и характера повреждения позвонков, установления
вида смещений их и обнаружения осколков, а также смещений в сторону спинномозгового
канала. Систематическое наблюдение невропатолога необходимо при решении
всех вопросов, связанных с диагностикой и лечением на всех этапах наблюдения.
Для лечения переломов позвоночника применяются различные способы.
Вытяжение с помощью петли Глиссона. Показано при переломах шейных и верхних
грудных позвонков, когда отсутствует смещение их и имеются лишь неполные
нарушения функции спинного мозга. Скелетное вытяжение за череп. Показано
при тяжелых повреждениях шейного отдела позвоночника со смещением позвонков,
сопровождающихся нарушением функции спинного мозга. Скелетное вытяжение
за нижние конечности, применяют его для вправления переломовывихов и компрессионных
переломов грудных и поясничных позвонков с повреждением спинного мозга,
применяет скелетное вытяжение за бугристость обоих большеберцовых костей
с грузом 5-7 кг для предупреждения пролежней. Конечности больного укладывают
на шины, стопы подвешивают, а ножной конец кровати приподнимают, чтобы
тяга немного приподнимала больного и он не лежал всей тяжестью на крестце.
Скелетное вытяжение за таз.
Способ этот предложен и разработан 3. В. Базилевской (1937). Он показан,
при переломах грудных и поясничных позвонков. Клемму вводят в задневерхние
ости подвздошных костей. Путем медленного и равномерного вытяжения удается
вправить смещенные позвонки. Кроме того, пользование клеммой позволяет
подвесить таз и тем самым устранить давление на его мягкие части, чтобы
избежать пролежней. Одновременно применяется скелетное вытяжение и за
нижние конечности, при котором подвешивают груз в 10- 15 кг. В пяточные
кости вводят маленькие обычные клеммы (можно спицы с дугами) и вешают
на каждую клемму груз по 4-5 кг.
Скелетное вытяжение одной клеммой можно применять не более 25-30 дней.
Этого срока совершенно достаточно для вправления позвонков. Для дальнейшего
вытяжения применяется вторая клемма, которую вводят в гребни подвздошных
костей. После этого первую клемму удаляют и вытяжение можно продолжать
еще 25-30 дней.
Оперативное лечение переломов позвоночника (ламинэктомия).
1) при свежих переломах, когда неврологическое и рентгенологическое исследование
свидетельствует, что нарушения функции вызваны давлением отломка сместившегося
позвонка на спинной мозг или нервные корешки и вправление их обычными
способами безуспешно;
2) в сомнительных случаях, если нельзя категорически исключить, что полное
или частичное нарушение проводимости спинного мозга зависит от давления
костного отломка или даже обширной гематомы;
3) в более поздние сроки, когда нарушения функции обусловлены давлением
костной мозоли или рубцов.
В решении вопроса о показаниях к операции могут иметь значение ликвородинамические
пробы, в частности пробы Квеккенштедта и Стукея, которые служат для выяснения
наличия и степени блокады подпаутинного пространства.
Проба Квеккенштедта: при сдавлении яремных вен в течение 2-3 с одновременно
измеряется ликворное давление ниже поврежденного позвонка. При сохранении
проходимости подпаутинного пространства ликворное давление быстро повышается
до уровня 400- 500 мм вод. ст.
Проба Стукея: при давлении на переднюю брюшную стенку до ощущения брюшной
аорты одновременно измеряется ликворное давление ниже поврежденного позвонка.
При сохранении проходимости подпаутинного пространства происходит быстрое
повышение ликворного давления до 250-300 мм вод. ст.
М. В. Угрюмов (1961) считает, что если ликвородинамические пробы обнаружили
полное или частичное нарушение проходимости подпаутинного пространства,
то это подтверждает сдавление спинного мозга и служит прямым показанием
к оперативному вмешательству. Вместе с тем отсутствие признаков нарушения
проходимости подпаутинного пространства при ликвородинамических пробах
еще не является абсолютным показателем отсутствия частичного блока.
Вопрос о сроках оперативного вмешательства при свежих переломах решается
следующим образом. Раннее оперативное вмешательство показано при сдавлении
спинного мозга. Длительное его сдавление осколком или смещенным позвонком
влечет за собой возникновение некроза (А. В. Бондарчук, 1959; И. Е. Казакевич,
1959; В. М. Угрюмов, 1961, и др.). Следует учесть, что сдавление спинного
мозга поддерживает и углубляет явления спинального шока и тем самым препятствует
восстановлению двигательных, чувствительных и трофических функций спинного
мозга, а также нормализации функций внутренних органов (В. М. Угрюмов,
1961). Больных следует оперировать тотчас после выведения из состояния
травматического шока, в первые дни после травмы. Исключение могут составлять
лишь больные с травмой шейного отдела позвоночника и спинного мозга (А.
В. Бондарчук, 1959; В. М. Угрюмов, 1961, и др.).
Гипсовая иммобилизация в виде корсетов и кроваток с мягкой подстилкой
используется на различных этапах лечения, например после вытяжения, когда
функция спинного мозга в значительной степени восстановилась, либо в послеоперационном
периоде для фиксации позвоночника. Если нет полного анатомического перерыва
спинного мозга, то после вправления перелома упомянутыми выше способами
функция спинного мозга постепенно, с различной скоростью в зависимости
от причины нарушения проводимости, восстанавливается полностью или частично.
Медицинская реабилитация больных с повреждением спинного мозга представляет
собой исключительно сложную задачу. Не случайно L. Sutman (1973), специально
занимающийся реабилитацией таких больных, ввел понятие "the spinal man"-человек
с повреждением спинного мозга. Лучше всего реабилитация достигается в
специально оборудованных учреждениях или центрах, где сосредоточены специалисты
и возможно применение комплексных лечебных мероприятий с участием невропатологов,
нейрохирургов, ортопедов, протезистов, урологов, физиотерапевтов, врачей
и методистов по трудотерапии, лечебной физкультуре и спортивной медицине.
Лечебная гимнастика как в ранние периоды, так и в процессе лечения, активные
и пассивные движения, массаж и физиотерапия (УВЧ, парафин, озокерит, УФО,
электротерапия) способствуют восстановлению функции и уменьшению трофических
расстройств. В более позднем периоде показано курортное лечение (Пятигорск,
Сочи-Мацеста, Цхалтубо, Сергиевские минеральные воды, Евпатория, Саки
и др.). Приносят большую пользу также внекурортные бальнологические процедуры:
грязелечение, сероводородные, хлоридные натриевые, радоновые ванны и др.
Для устранения последствий переломов позвоночника и повреждений спинного
мозга применяется ортопедо-хирургическое лечение.
У детей, главным образом старшего возраста, переломы и вывихи позвоночника
встречаются реже, чем у взрослых, что объясняется большой гибкостью их
позвоночника. Лечение такое же, как у взрослых.