Ведение родов в периоде изгнания
Второй период родов требует большого напряжения физических сил роженицы. Плод чаще страдает именно в этот период родов, так как происходит сдавливание головки, повышается внутричерепное давление, при сильных и длительных потугах нарушается маточно-плацентарное кровообращение.
Во втором периоде родов необходимо наблюдение за общим состоянием роженицы, характером родовой деятельности (сила, продолжительность, частота потуг), состоянием матки и плода, продвижением его по родовому каналу.
Наблюдение за общим состоянием роженицы заключается в периодическом осведомлении о ее самочувствии, характере, силе и локализации болей, поведении роженицы, в систематическом определении пульса, измерении артериального давления.
Важное значение имеет оценка сократительной деятельности матки. Во втором периоде родов тонус матки возрастает примерно в 2 раза по сравнению с таковым в первом периоде, интенсивность сокращений матки уменьшается, но в связи с присоединением сокращений поперечнополосатой мускулатуры брюшного пресса, промежности (потуги) величина развиваемого давления достигает 100 мм рт. ст., продолжительность потуги составляет примерно 90 с, а интервалы между схватками — около 40 с.
При пальпации живота определяют степень сокращения матки и расслабление ее вне потуг, напряжение круглых связок, высоту стояния контракционного кольца. Обращают внимание на состояние нижнего сегмента матки — нет ли его истончения и болезненности. Большое значение имеет наблюдение за состоянием наружных половых органов и характером выделений из влагалища. Появление отека наружных половых органов указывает на сдавливание мягких тканей родовых путей. Кровяные выделения могут свидетельствовать о начинающейся отслойке плаценты или о повреждении (разрыв, ссадина) мягких тканей родовых путей. Для выяснения характера продвижения предлежащей части плода по родовому каналу производят повторные наружные и влагалищные исследования. Третьим и четвертым приемом наружного акушерского исследования, а также при влагалищном исследовании определяют отношение головки плода к различным плоскостям малого таза.
Контроль за поступательным движением головки. В период изгнания контроль за прохождением головки по родовым путям осуществляют, помимо акушерского и влагалищного исследования, с помощью метода Пискачека: пальцами правой руки, обернутыми марлей, надавливают на ткани в области латерального края большой половой губы до "встречи" с головкой плода. Это возможно, если головка плода находится в узкой части полости малого таза. Следует учитывать, что при большой родовой опухоли способ не дает достоверного результата.
При нормальном течении родов наблюдается последовательное продвижение головки через родовые пути. Нормальная скорость продвижения головки плода по родовому каналу у первородящих составляет 1 см/ч, а у повторнородящих — 2 см/ч. Скорость опускания головки зависит от эффективности изгоняющих сил. Продолжительное стояние головки свидетельствует о возникновении каких-то препятствий к изгнанию плода или на ослабление родовой деятельности. Длительное стояние головки в одной плоскости приводит к сдавлению мягких тканей родовых путей и мочевого пузыря с нарушением в них кровообращения и возможным последующим образованием свищей.
Во втором периоде родов существует следующее правило: головка в период изгнания большим своим сегментом не должна находиться в одной плоскости малого таза свыше 2 ч у первородящих и 1 ч — у повторнородящих.
Во втором периоде родов состояние плода определяют посредством выслушивания его сердцебиения, постоянной регистрации частоты сердечных сокращений с помощью кардиомониторов, определения показателей кислотно-основного состояния и напряжения кислорода (Pq ) в крови предлежащей части. Исследование Pq и кислотно-основного состояния следует осуществлять только у рожениц группы высокого риска развития интранатальной патологии, так как использование дополнительных методов исследования у всех рожениц, по мнению многих авторов, приводит к необоснованному расширению показаний к кесареву сечению.
В отсутствие возможности постоянного наблюдения за сердечной деятельностью плода с использованием кардиомонитора следует выслушивать сердечные тоны и считать, определять число сердечных сокращений плода с помощью акушерского стетоскопа после каждой потуги и не реже чем каждые 10—15 мин.
В периоде изгнания при головном предлежании базальная частота сердцебиения составляет от ПО до 170 в минуту. Ритм сердечных сокращений остается правильным.
В ответ на потуги при головном предлежании чаще регистрируются ранние децелерации U-образной формы до 80 уд/мин, а также V-образные децелерации до 75—85 уд/мин вне сокращения матки или кратковременные акцелерации до 180 уд/мин.
рН крови из предлежащей части плода во втором периоде родов должна быть выше 7,24 (метод Saling). Тканевое Ро в коже головки составляет 29,7—12 мм рт.ст. (полярографический метод),2что на 11 — 18 мм рт.ст. ниже, чем в середине первого периода родов.
Акушерское пособие при головном предлежании. С момента врезывания головки плода все должно быть готово к приему родов. Во время врезывания головки ограничиваются наблюдением за состоянием роженицы, родовой деятельностью и продвижением головки. Роженице разъясняют, как ей нужно вести себя при оказании пособия, следует научить ее правильно дышать, регулировать потуги по совету врача (акушерки). Для того чтобы усилить потуги и создать возможность их регулирования, роженице рекомендуют держаться за края кровати или за специальные приспособления. Ногами, согнутыми в коленных суставах, она упирается в кровать. В течение всего периода изгнания необходимо неустанно следить за тем, чтобы у роженицы не было ложных потуг, непроизвольно истощающих ее силы. У первородящих врезывание головки продолжается 10—20 мин, у повторнородящих — меньше. Во время прорезывания головки приступают к акушерскому пособию — приему родов. Помощь необходима, так как при прорезывании головка плода оказывает сильное давление на тазовое дно и перерастягивает его. Одновременно головка плода подвергается сдавлению со стороны стенок родового канала. Вследствие этого у роженицы могут быть разрывы промежности, а у плода — нарушение мозгового кровообращения. Правильно оказанное пособие значительно снижает возможность этих осложнений.
Акушерское пособие при головном предлежании ("защита промежности") слагается из манипуляций, совершаемых в определенной последовательности. В нашей стране и развитых зарубежных странах роды принимают на специальной кровати в положении роженицы на спине, с ногами, согнутыми в тазобедренных и коленных суставах и разведенными в стороны.
Первый момент — профилактика преждевременного разгибания головки. В момент рождения головка должна проходить через вульварное кольцо в согнутом положении. При таких условиях она прорезывается через половую щель окружностью, проведенной через малый косой размер (32 см) вместо прямого размера (35 см), как это бывает при разогнутой головке. При прорезывании в согнутом состоянии головка минимально сдавливается тканями родового канала, и при этом меньше растягиваются мышцы промежности.
Для воспрепятствия преждевременному разгибанию головки акушерка кладет левую руку на лонное сочленение и прорезывающуюся головку. При этом ладонные поверхности плотно прилегающих друг к другу четырех пальцев левой руки располагаются плашмя на головке, бережно задерживая ее разгибание и быстрое продвижение по родовому каналу.
Эти манипуляции следует строго выполнять ладонной поверхностью пальцев руки, а не кончиками пальцев, так как давление последних может повредить головку. Сгибание головки осуществляется до тех пор, пока подзатылочная ямка не подойдет под лонное сочленение и не образуется точка фиксации.
Второй момент —уменьшение напряжения тканей промежности. Одновременно с задержкой преждевременного разгибания головки необходимо уменьшить силу циркуляторно давящих на нее мягких тканей тазового дна и сделать их более податливыми за счет "заимствования" из области половых губ. Это достигается следующим образом. Правую руку ладонной поверхностью кладут на промежность таким образом, чтобы четыре пальца плотно прилегали к области левой, а максимально отведенный палец — к области правой половой губы. Складка между большим и указательным пальцами располагается над ладьевидной ямкой промежности. Осторожно надавливая концами всех пальцев на мягкие ткани вдоль больших половых губ, низводят их книзу, к промежности, уменьшая при этом ее напряжение. Одновременно ладонь правой руки бережно придавливает к прорезывающейся головке ткани промежности, поддерживая их. Благодаря этим манипуляциям уменьшается напряжение тканей промежности; в них остается нормальным кровообращение, что повышает их сопротивляемость разрывам.
Третий момент — регулирование потуг. Опасность разрыва промежности и чрезмерное сдавление головки сильно возрастают, когда она вставляется в вульварное кольцо теменными буфами. Роженица испытывает в это время непреодолимое желание тужиться. Однако быстрое продвижение головки может привести к разрывам тканей промежности и травме головки. Не менее опасно, когда продвижение головки затягивается или приостанавливается из-за прекращения потуг, в результате чего головка длительное время подвергается сжатию натянутыми тканями промежности.
Для того чтобы избежать вышеперечисленных отрицательных последствий, необходимо умелое регулирование потуг: выключение или ослабление, когда это необходимо. После того как головка установилась теменными буграми в половой щели, а подзатылочная ямка подошла под лонное сочленение, выведение головки желательно продолжить вне потуг. Для этого роженице предлагают глубоко и часто дышать открытым ртом. В таком состоянии потужная деятельность невозможна. В это время обеими руками задерживают продвижение головки до окончания потуги. После окончания потуги правой рукой соскальзывающими движениями снимают ткани с личика плода. Левой же рукой в это время медленно поднимают головку кпереди, разгибая ее. При необходимости роженице предлагают произвольно потужиться с силой, достаточной для полного выведения головки из половой щели.
Четвертый момент —освобождение плечевого пояса и рождение туловища плода. После рождения головки совершается последний момент механизма родов — внутренний поворот плечиков и наружный поворот головки. Для этого роженице предлагают потужиться. Во время потуги головка поворачивается лицом к правому бедру при первой позиции, а при второй позиции к левому бедру. Возможно при этом самостоятельное рождение плечиков. Если этого не происходит, то ладонями захватывают головку за височно-щечные области и осуществляют тракции кзади до тех пор, пока треть переднего плечика не подойдет под лонное сочленение. После того как плечико подведено под лоно, левой рукой захватывают головку, приподнимая ее вверх, а правой рукой сдвигают ткани промежности с заднего плечика, выводя последнее. После рождения плечевого пояса в подмышечные впадины со стороны спины вводят указательные пальцы обеих рук и туловище приподнимают кверху, соответственно проводной оси таза. Это способствует бережному и быстрому рождению плода. Освобождение плечевого пояса необходимо произвести очень бережно, не растягивая чрезмерно шейный отдел позвоночника плода, поскольку при этом возможны травмы этого отдела. Нельзя также первой выводить переднюю ручку из-под лонного сочленения, поскольку возможен перелом ее или ключицы.
В тех случаях, когда возникает угроза разрыва промежности, производят ее рассечение — перинеотомию или срединную эпизиотомию, так как резаная рана с ровными краями заживает лучше, чем рваная рана с размозженными краями. Перинеотомия может производиться и в интересах плода — для предупреждения внутричерепной травмы при неподатливой промежности.
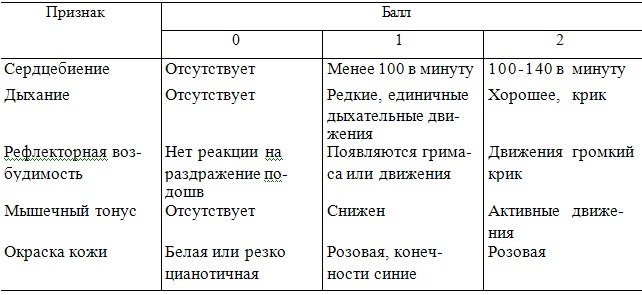
Если после рождения головки вокруг шеи плода видна петля пуповины,то ее следует снять через головку, при невозможности сделать это, особенно если пуповина натягивается и сдерживает движение плода, ее необходимо рассечь между двумя зажимами и быстро извлечь туловище. После рождения состояние ребенка оценивают по шкале Апгар через 1 и 5 мин, после чего приступают к первичному туалету новорожденного. Об удовлетворительном состоянии плода свидетельствует оценка 8—10 баллов.
Таблица: Определение состояния новорожденного по шкале Ангар.